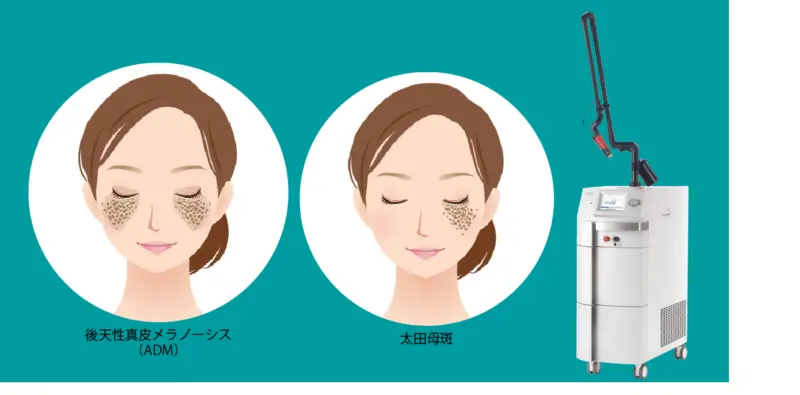
太田母斑・後天性真皮メラノサイトーシス(ADM)は顔の「青アザ」、「茶アザ」です。Qスイッチレーザーでのみ治療が可能です。レーザー治療は保険適用となっています。 典型的な太田母斑は皮膚科の専門医であれば診断は簡単ですが、軽症の場合は診断が難しく、専門医であってもシミ、ソバカス、肝斑と診断して美白剤の外用、光治療(IPL)、レーザートーニングをおこなっていることがよく見受けられます。これらの治療で太田母斑、ADMが薄くなることはありません。 レーザー治療に際しては、麻酔テープ、麻酔注射剤など十分な麻酔を使用し、眼球保護用のコンタクシェルを用いることが重要です。眼球保護用のコンタクシェルを使用せずに視力に障害が出た例が報告されています。また、治療結果をきれいにするためには美白剤により前処置はきわめて重要です。
1.太田母斑とは
定義・概念
太田母斑は、主に顔面三叉神経領域第1枝および第2枝の支配領域(額~上下眼瞼・こめかみ・鼻~頬部)に出現する褐青色の色素沈着です。

疫学
日本人における発生頻度は高く、人口の1000人に1~2人程度だと言われています。太田母斑での受診者の男女比は1:4~5で女性に多いです。
出生時または1歳未満から認められるケースが約半数で、多くは思春期までに発症します。30歳以降に出現することは稀です。
病因・病態生理
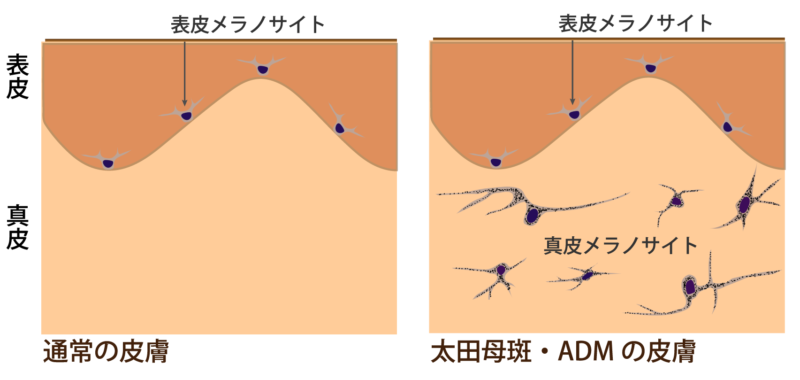
真皮の上層から中層にメラノサイト(色素細胞)が存在します。通常は真皮にはメラノサイトは存在しません。また、表皮の下側(基底層)にもメラニンが増加しています。真皮のメラノサイトがつくったメラニンと表皮基底層で増加したメラニンが太田母斑の色調をつくります。
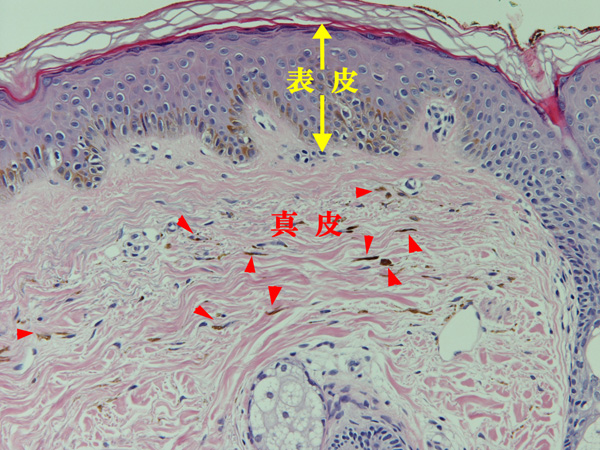
臨床症状
額~上下眼瞼・こめかみ・鼻~頬部のすべて、あるいは一部に点状の褐色斑と斑状の青色斑がみられます。半数では眼にも症状があり、強膜(白眼)、虹彩、眼底にも色素沈着を認めます。鼓膜、鼻粘膜、咽頭、口蓋にも色素斑が出現することがあります。「診断・鑑別診断」に示すようにいろいろなバリエーションがあります。
太田母斑は顔の片側の色素斑です。
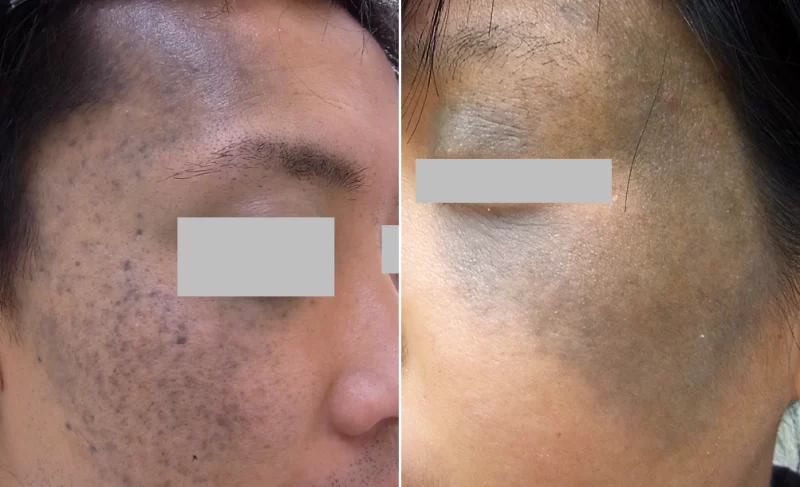
典型的な太田母斑

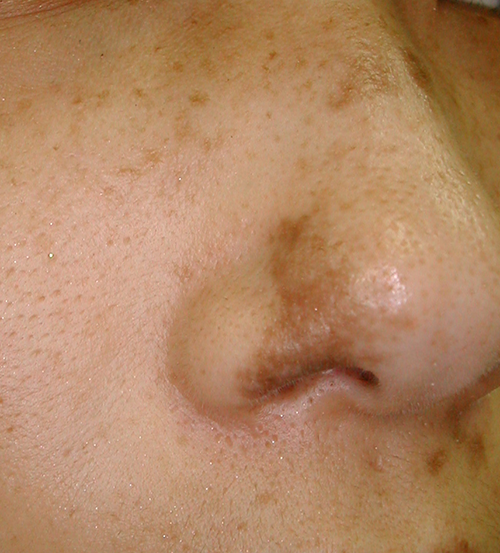
鼻孔の色素斑
鼻孔の色素斑は太田母斑に典型的です。鼻孔に色素斑がある場合は、顔面にあるほかの色素斑も太田母斑である可能性が高くなります。
診断・鑑別診断
色調が濃い典型的な太田母斑であれば、部位と色調から皮膚科専門医であれば診断は容易です。
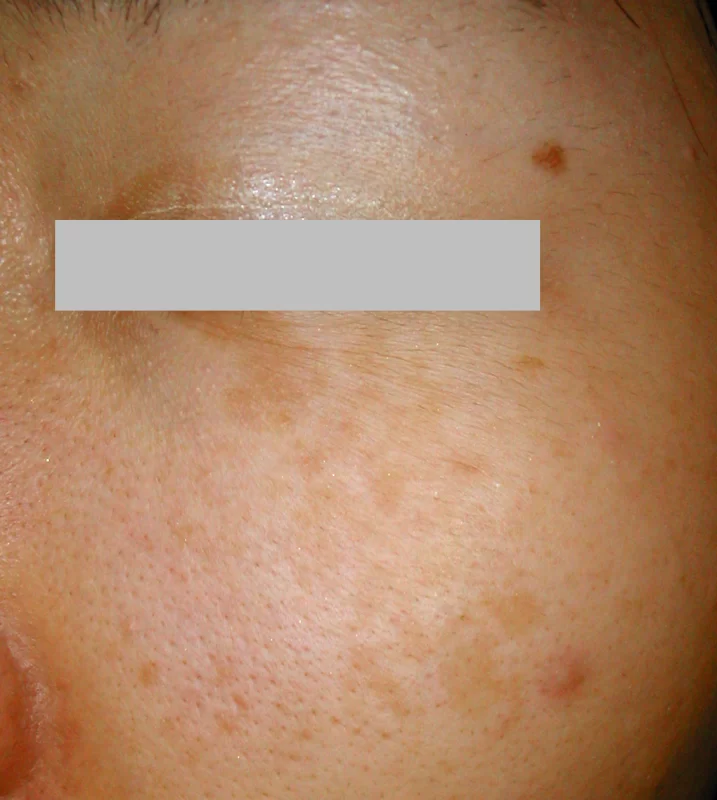
色素斑の存在する範囲が小さい場合は診断が難しく、老人性色素斑、ソバカスと間違って診断されることがあります。
ソバカスは左右両側に均等に出現するので片側のみにはありません。ただし、ソバカスが同時に存在するときは注意が必要です。片側にソバカスのような色素斑が多いあるいは濃い場合は、ソバカスと軽度の太田母斑がいっしょにあると考えます。
老人性色素斑(いわゆるシミ)と間違われていた軽度の太田母斑
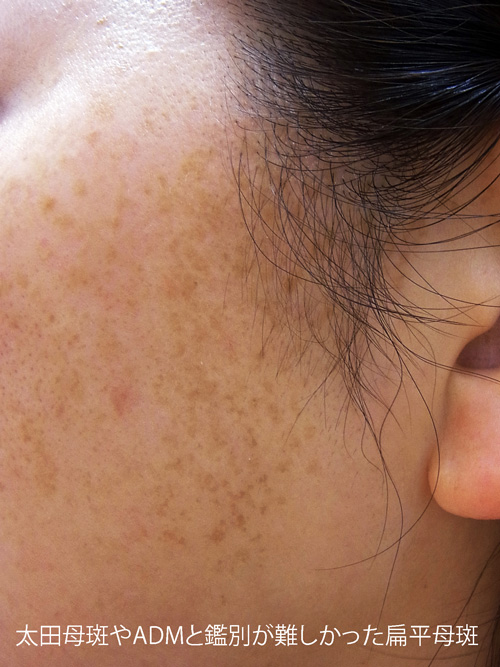
鑑別が難しい扁平母斑
2.後天性真皮メラノサイトーシス(ADM)とは
同義語:後天性両側性太田母斑様色素斑
定義・概念
かっては遅発性で両側に出現する太田母斑の一部の考えられていました。それで「後天性両側性太田母斑様色素斑」という名がつきました。しかし、前述した典型的な太田母斑とは出現する年齢・分布が違います。現在は後天性真皮メラノサイトーシス(Acquired dermal melanocytosis; ADM)(以下ADMと略します)と呼ばれています。

疫学
男女比は1:13と圧倒的に女性に多く、発症年齢は8歳から72歳までと様々です。多くは20歳代後半から30歳代半ばが多いとされています。
病因・病態生理
太田母斑と同じく、皮膚の真皮の上層から中層のメラノサイトが原因です。
臨床症状
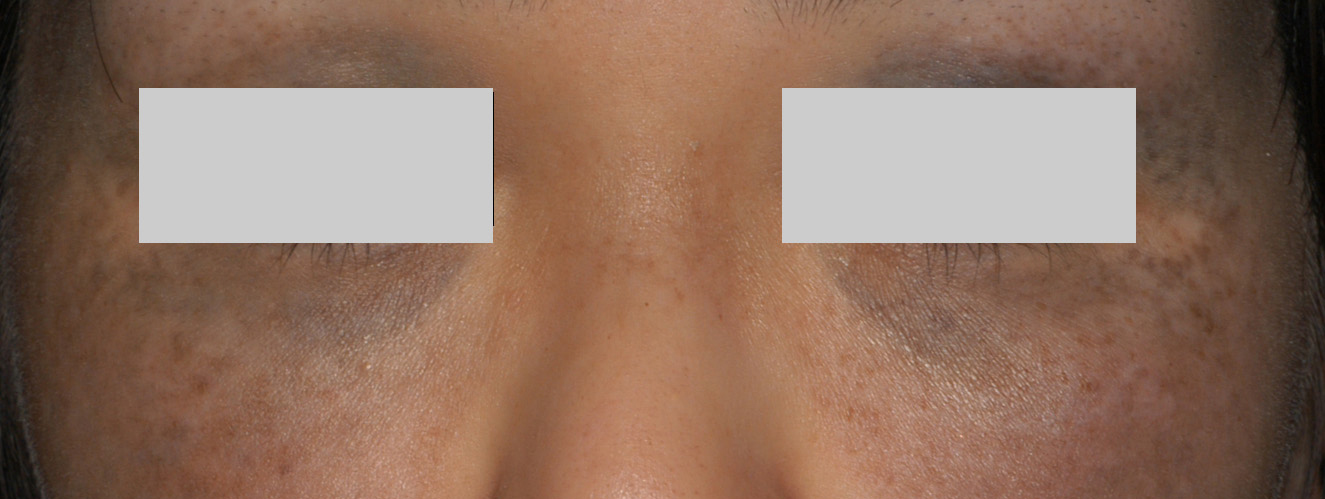
出現部位は太田母斑と同じく顔面三叉神経領域第1枝および第2枝の支配領域(額~上下眼瞼・こめかみ・鼻~頬部)です。太田母斑と違って眼球強膜(白眼)、口腔内には色素斑が出ないとされています。
診断・鑑別診断
両側性の色素斑であることから肝斑、ソバカスと間違われていることがあります。肝斑としてトレチノインやハイドロキノンの外用療法、レーザートーニングがおこなわれていることがあります。また、ソバカスとしてIPL(光治療)が繰り返しおこなわれることが多くみられます。これらの治療をおこなっても効果がみられない場合は、ADMを考えるべきです。
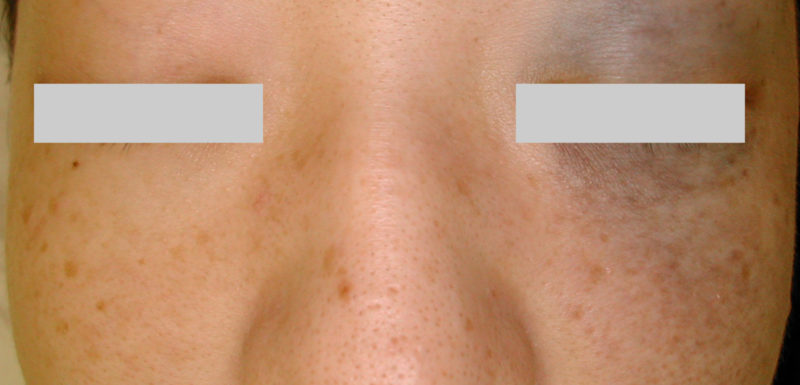
症状が軽度で目の周囲のみに存在する場合、「目のクマ」と思わていることも少なくありません。美容外科で目の下にヒアルロン酸注入を受けている例がしばしばみられます。当然症状は改善しません。
無駄な時間とお金を使わないために、最初から確実な診断を受けることが重要です。以下に示すADMは初回診断が誤っていたため、不適切な治療がおこなわれたり、治療方法がないと言われていた例です。
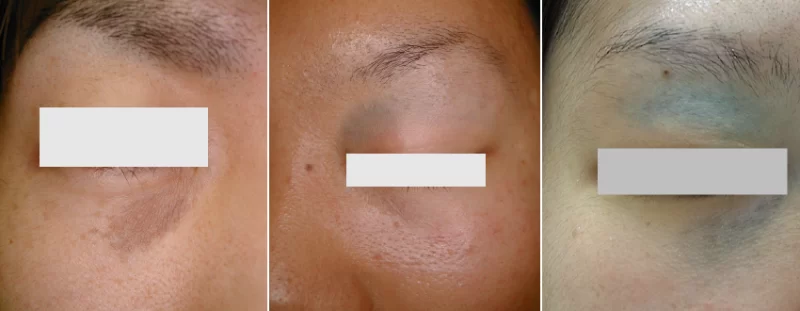
鑑別診断:肝斑、ソバカス、目のクマ
ソバカス様のADM
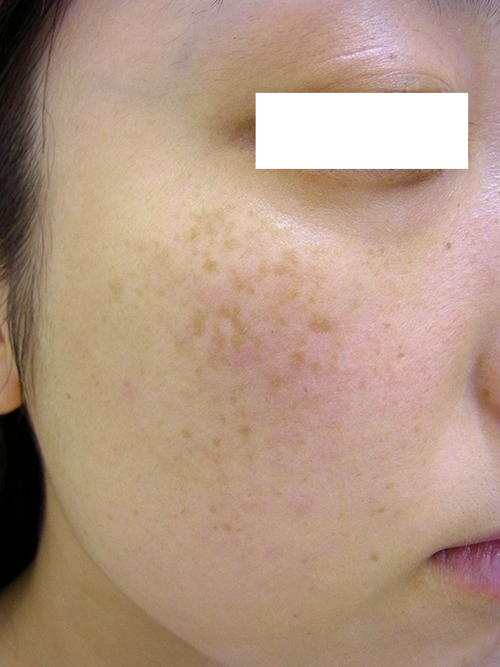
肝斑として治療されていたADM

目のクマにみえるADM
3.山手皮膚科クリニックでの治療法
Qスイッチルビーレーザー
太田母斑・後天性真皮メラノサイトーシス(ADM)のレーザー治療では、Qスイッチルビーレーザー(ナノスターアール)を使用します。

Qスイッチルビーレーザーを照射すると、真皮メラノサイトーシスの色の原因である真皮に存在するメラノサイトにレーザー光が吸収され瞬時に熱エネルギーに変換されます。そこで発生した熱により真皮のメラノサイトが熱破壊されます。
破壊された真皮メラノサイトでは、真皮メラノサイトーシスの原因となるメラニンを産生することができなくなるため、真皮メラノサイトーシスが消失する、または色が薄くなるといった治療効果が得られます。
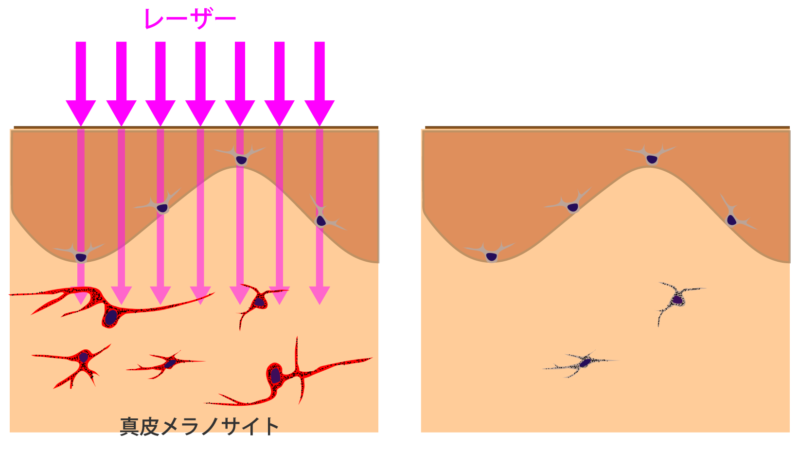
太田母斑 ADMでのレーザー治療のイメージ Qスイッチルビーレーザーは真皮メラノサイトのメラニンに吸収され発熱し、真皮メラノサイトを破壊して治療をおこないます。
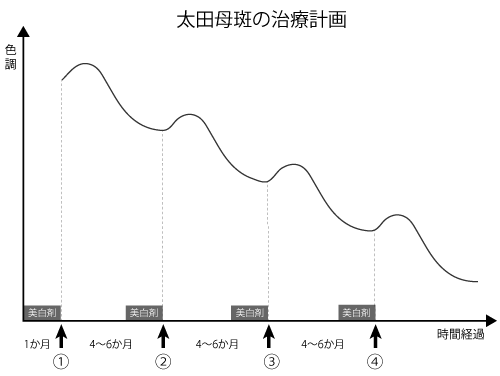
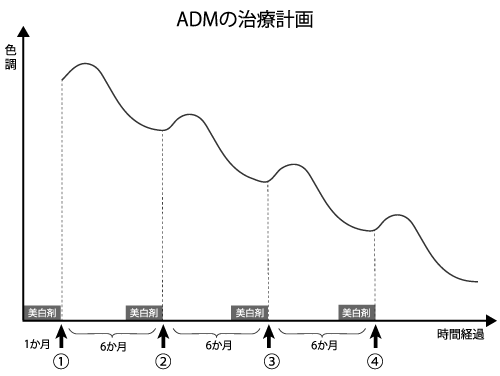
治療計画
太田母斑・後天性真皮メラノサイトーシス(ADM)は、1回のレーザー治療で消失することはほとんどありません。
太田母斑では治療間隔を4~6か月空け、ADMでは6か月空けて繰り返しの治療が必要です。
おおよその治療回数は3~5回です。治療効果は色素斑の種類、色調によって個人差があり、完全な色素消失に至らない場合もあります。
治療希望箇所に日焼け、肝斑、炎症後の色素沈着、レーザー治療後の色調の増強がある場合は、真皮メラノサイトーシスのレーザー治療はお受けいただけません。これらの症状が改善してから治療可能となります(理由は後述)。
当院では治療前に美白剤を用いて、治療部位にクスミを減らしてからレーザー照射をおこないます。この美白剤の前処置は非常に重要です。いきなりレーザーを照射すると、治療部位の表皮メラニン細胞が減少して永久的な「白抜け」が起こります(理由は後述)。
色素脱失や瘢痕化など望ましくない反応が生じる可能性が高くなるため、同一箇所に対する治療は、他院でのレーザー治療歴も含め原則5回を限度としております。
治療前の美白がなぜ重要なのか
太田母斑・後天性真皮メラノサイトーシス(ADM)のレーザー治療前に美白は極めて重要です。
皮膚がくすんだ状態でレーザーを照射すると、効果が悪いどころか、将来治療部に白抜けあるいは白みがかった部分が出現し、永久的に続くことがあります。
通常の生活を送っている人では皮膚はくすんでいるのが普通ですから、当院ではほとんどの方が美白剤をレーザー治療の前処置に使います
白斑形成のメカニズム
くすみのない皮膚ではなにが起こるか
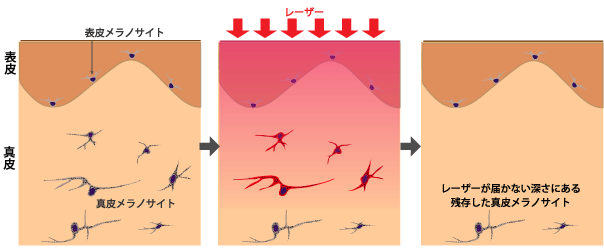
Qスイッチルビーレーザーのレーザー波はメラニンに吸収されます。通常の皮膚ではメラニンがあるのは表皮のみです。
太田母斑・後天性真皮メラノサイトーシス(ADM)では真皮に存在する真皮メラノサイトを破壊して減少させるのが目的です。
レーザーを照射するとくすみがない皮膚でもレーザー波は表皮のメラニンに反応し真皮に届くまでにわずかに減弱します。真皮に到達して真皮メラノサイトに吸収されたレーザー波は熱に変換され、真皮メラノサイトを破壊します。減弱しても十分は出力を照射すれば治療効果がでます。
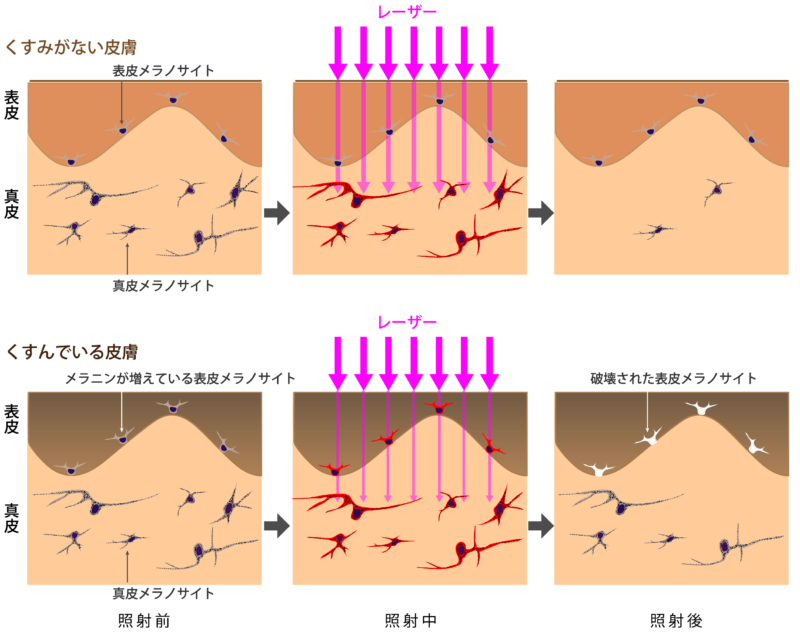
くすんでいる皮膚ではなにが起こるか
では、くすんでいると何か起こるのでしょうか。
”くすんでいる”皮膚では表皮メラノサイトが活発にメラニンを産生しています。産生されたメラニンは角化細胞に輸送され、表皮全体にメラニン量が増えています。
この状況でレーザーを照射すると、レーザー波のかなりの量が、表皮のメラニンに吸収されて熱に変換されます。真皮に届くレーザーは減衰し真皮メラノサイトを破壊する効果が弱くなってしまいます。
それだけなら、照射回数を増やせばよいのですが、もっと大変なことが起こります。
くすんだ状態では表皮メラノサイトは活発にメラニンを産生していて、メラノサイト自身にもたくさんのメラニンを抱えています。レーザーはメラニンに反応するので、「たくさんのメラニンを抱えた表皮メラノサイト」は燃料を満載した油槽船のようなものです。レーザー波は表皮メラノサイトのかかえている大量のメラニンに吸収されて発熱して、表皮メラノサイトは内部から瞬時に熱破壊されてしまいます。この結果、レーザーを照射した部分の表皮メラノサイトの密度は減少したり、部分的になくなったりします。これが、照射部位の褐色調が減ったり、白抜けが発生するメカニズムです。色調の現象は白抜けはもとに戻らないことが多く、太田母斑・後天性真皮メラノサイトーシス(ADM)はよくなったものの、治療部位がほかの顔の皮膚色と異なることとなります。
当院では18年にわたる太田母斑・後天性真皮メラノサイトーシス(ADM)のレーザー治療の経験と結果を通じて、美白剤の前処置が必要だと考えています。美白剤の前処置はまだ、普及していない状況です。
また、色素斑が顔の広範囲にある場合は、顔の広範囲な皮膚に美白剤を外用するのは大変です。フォトフェイシャルをお勧めすることがあります。
4.レーザー治療のながれ
-
-
STEP2
初診・再相談
- 太田母斑・ADMのレーザー治療をご希望の方は、先ず「保険レーザー治療 カウンセリング」の診察にご来院いただいております。診察時に診断と治療方法の説明をおこないます。
- 前回相談日ならびに前回レーザー治療から1年以上経過している方は、再度診察(再相談)「保険レーザー治療 経過診察」が必要です。
- 当院は方針として、診察と治療は同時におこなっておりません。レーザー治療までに2回のご来院が必要です。
- 必要時、診察前に洗顔または部分的な洗浄をお願いしております。範囲が狭い場合は、診察室でお化粧を拭き取らせて頂くことがあります。
- 当院では、個包装のメイク落とし、洗顔料、化粧水、乳液、日焼け止め、使い捨てタオルとヘアバンドをご用意しております。診察後にお化粧直しをご希望の場合は、患者様ご自身にてご用意願います。
- 診察・診断をおこない、医師が太田母斑・ADMの治療について説明いたします。
- 治療希望部位の面積を計測し、おおよその治療面積をお伝えいたします。※実際の治療面積は、治療時に確定します。
- レーザー治療を前提とした診察・相談・治療の実施について、患者様の年齢制限を設けております。ご相談及び施術ともに、満19歳以上の方を対象とさせていただきます。
写真撮影

ビジアでの撮影風景 画像解析機で写真撮影をおこないます。
-
STEP3
治療の予約
太田母斑・ADMのレーザー治療は、当院WEB予約サイトから「保険レーザー治療 施術」のご予約をお取りいただきます。
-
STEP4
レーザー治療
治療についての詳細が入ります。自由に記事をカスタマイズ可能です。
1)洗顔
日焼け止めやお化粧はメイク落としと洗顔フォームを使用して完全に落としていただきます。
2)麻酔
麻酔含有テープによる麻酔
麻酔含有テープ ペンレステープ 照射時は痛みがありますので麻酔を使用します。使用する麻酔は、治療部位および治療面積に応じます。 ※テープ麻酔(ペンレステープ)は、照射30分~1時間前に貼付します
注射による麻酔
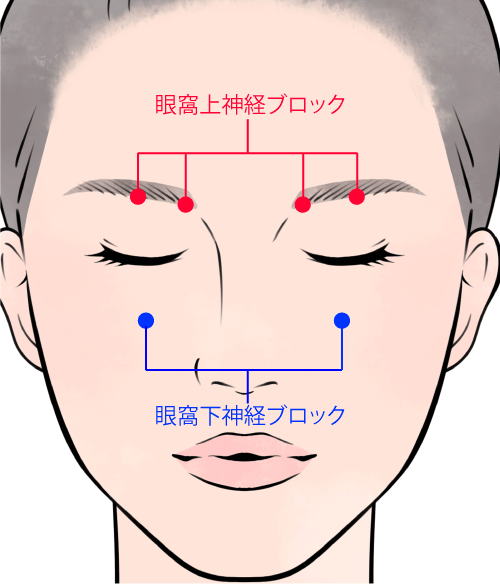
顔の神経ブロックの部位 1か所あたり0.5~1mlのキシロカイン麻酔液を注入します。 治療範囲が広い、ペンレステープが貼れない(目じり、眼瞼など凹凸のある部分)、ほかレーザー照射時に痛みが強いと予想される場合、注射麻酔(局所麻酔)で神経ブロックをおこないます。額や上眼瞼では眼窩上神経ブロック、下眼瞼、頬部では眼窩下神経ブロックを使います。麻酔の効果は1~3時間程度で消失します。麻酔が不十分だとレーザー治療中に顔をしかめたり、目を強くつぶることでレーザーが当たらない部分が発生して、まだらな治療結果となります。
3)眼球保護
医療用コンタクトシェル
レーザーの光は目に有害です。瞼の太田母斑やADMを治療する時、レーザー光が薄い瞼の皮膚を通過して眼球を損傷することがあります。眼球を保護すために医療用コンタクトシェルを装着します。
※眼瞼周囲の治療の場合、特殊な医療用コンタクトシェルを使用します。コンタクトシェルの装着は、麻酔点眼薬の点眼後に医師が行います。治療前に普段使用しているコンタクトレンズは外していただきますので、当日は眼鏡でご来院されるか、コンタクト保存容器と保存液をご持参ください。院内にて購入することも可能です(税込370円)。
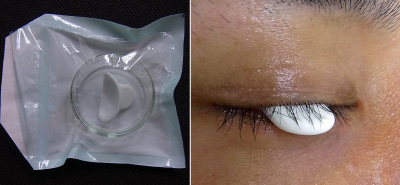
眼の周囲の太田母斑、ADMを治療する場合、滅菌した眼球保護用コンタクトシェルを使用して眼をレーザー光から保護します。 保護ゴーグル
太田母斑やADMが眼瞼やその周囲に存在しないときでも、眼球を保護する必要はあります。専用のゴーグルを瞼の上に置きます。
4)レーザー照射
レーザー照射時は、専用ゴーグルや医療用コンタクトを装着していても赤い光が見えますが、眼球は保護されています。
5)治療後の処置
抗炎症作用のある軟膏を塗布します。その後、氷冷剤で10~20分冷却していただきます。ご自宅で冷やしていただく必要はありません。照射部には水疱や、軽度の出血がみられることがあります。
-
STEP4
経過観察
初回治療後3か月目に経過診察にご来院いただきます。経過診察にご来院いただいていない場合、2回目以降のレーザー治療は行えません。
5.料金
太田母斑・ADMレーザー治療料金はこちらをご覧ください。
6.よくある質問
-
レーザー治療でどれくらい消えますか?期間、限界について教えてください。
太田母斑・後天性真皮メラノサイトーシス(ADM)の原因となる真皮メラノサイトがどのくらいの深さまで存在するかによります。Qスイッチレーザーの波長はルビーレーザーが694nm、アレキサンドライトレーザーが755nm、Nd:ヤグレーザーが1064 nmでどこまで深く届くかが決まっています。波長が長いほど深く届くので1064nm>755nm>694 nmの順になります。
一方、メラニンに対する反応は逆です。実際の治療にはルビーレーザーの694nm、アレキサンドライトレーザーの755nmが使われます。
レーザーの出力と深達度は関係ありません。出力を強くしてもより深くまで届かないのです。レーザーが届く深さより深いところに真皮メラノサイトが存在すれば、色素が残る可能性はあります。
3~5回の治療をおこなっても色が残った場合、レーザーが届かない深さに真皮メラノサイトがあると考えます。消えないからといって、繰り返し出力を上げて照射してもレーザーの深達度は波長で決まっているので、効果がでないどころか表皮メラノサイトが死滅して白抜けをつくることにあります。白抜けは永久に残る可能性があり、私はとくに白抜けに気を使っています。
-
治療時に痛みはありますか?
レーザー照射では痛みが伴います。麻酔なしで治療をおこなうことはすすめません。色素斑は目の周囲に存在することが多く、痛みで顔をしかめることで、皮膚にしわができて照射残しがおき、均一な照射の妨げになります。当然、治療の仕上がりは汚くなります。通常は疼痛対策に麻酔クリームの塗布、麻酔テープの貼付をおこないます。当院では麻酔テープの貼付、局所麻酔注射で神経ブロックをおこなうことがあります。
-
なぜ治療間隔が6か月なのですか?保険診療では3か月おきに照射が認められているはずです。
太田母斑・後天性真皮メラノサイトーシス(ADM)のレーザー照射では治療部の色調が濃くなります。これは2つの原因があります。
1つは真皮メラノサイトが破壊されて炎症が起きて色調が濃くなっている。
2つ目は表皮の炎症により炎症後色素沈着です。
双方ともレーザー照射1~1.5か月目に色調のピークがきます。後者は長く続き、炎症後色素沈着は消えるまで3~6か月かかります。しかし、3か月後で消えている人は実際は少なく、6か月程度要します。色素沈着がある状態で照射をおこなうと表皮メラノサイトを破壊して白抜けの原因となります。したがって当院では太田母斑で後天性真皮メラノサイトーシス(ADM)ともに6か月空けます。
-
治療後にいったん色素斑が消えたのですが、しばらくして再発しました。本当に太田母斑なのでしょうか?
顔の片側にある色素斑では太田母斑と扁平母斑の場合があります。まれに顔の異所性蒙古斑もありますが、すごく稀です。太田母斑であれば治療初期は治療ごとにかならず薄くなります。そして、よほど薄い色素斑でなければ1回で消失することはないはずです。照射していったん消えた後、再発したのであれば扁平母斑である可能性があります。
扁平母斑に関してはこちらをご覧ください。
-
治療を自費でおこなっているクリニックもあれば、保険でおこなっているクリニックもあります。治療の差はあるのでしょうか?
太田母斑やADMの治療ではルビーレーザーやアレキサンドライトレーザーで良い効果が得られます。2つのレーザーではメラニンへの吸収、届く深さに違いがありますが。実際に治療してみるとあまり差はなく、どちらが優れいるとは言えません。双方が優れたレーザーです。保険でも自費でも使うレーザーはルビーレーザーやアレキサンドライトレーザー、Nd:ヤグレーザーです。自費で治療をおこなうか、保険でおこなうかはクリニックの都合です。
私は太田母斑やADMの治療にNd:ヤグレーザーは最適とは思っていません。長年、Qスイッチアレキサンドライトレーザーを太田母斑やADMの治療に使ってきました。しかし、Qスイッチアレキサンドライトレーザーはメーカーのメンテナンスが終了になり、現在はQスイッチルビーレーザーを使っています。効果はQスイッチアレキサンドライトレーザーと変わりません。最近ピコ秒レーザーも保険適用となっています。ピコ秒レーザーでは波長755nmのアレキサンドライトレーザーで効果があります。
それと、自費だからといって治療間隔を3か月より短くしないでください。ダメージから回復していない皮膚に繰り返しレーザーを照射すると白抜けがおこります。私は6か月あけることにしています。

この記事の執筆者
豊福 一朋医師
公益社団法人日本皮膚科学会認定
皮膚科専門医/医学博士/経営管理学修士(MBA)
メッセージ
1992年から日本、カナダ、米国でシミの原因となるメラニンの研究をおこなってきました。2005年の開業時よりレーザーを使って多くの太田母斑とADMの治療をおこなっています。現在はQスイッチ、ピコ秒レーザーが普及して、一見してわかる典型的な太田母斑やADMがある方は幼少期~青年期に治療を受けることが多くなっています。軽症の太田母斑、ADMは診断が難しく、通常のシミ、ソバカス、肝斑として治療されている方も多くいらっしゃいます。IPLやシミ治療をおこなって効かない色素斑、ヒアルロン酸注入や脱脂をおこなっても消えない目のクマは太田母斑、ADMの可能性があります。また、レーザー治療をおこなって両側の眼瞼、眼瞼周囲、頬部にわずかに色素斑がのこる場合があります。これらはADMであることが多いです。シミ治療では長い経験がある当院を信頼してください。
経歴
- 1991年
長崎大学医学部卒業
-
長崎大学病院泌尿器科、九州大学病院皮膚科にて卒後研修
- 1994年
九州大学大学院医学研究科入学。
同年、カナダ医学奨学金(Royal Canadian Medical Foundation)にてカナダ・アルバータ州立大学皮膚科(エドモントン)に留学 - 1997年
九州中央病院皮膚科医長
- 1998年
九州大学大学院医学研究科修了(医学博士)
- 1999年
米国国立衛生研究所(NIH)(メリーランド州ベセスダ)研究員
- 2001年
佐賀県立病院皮膚科医長
- 2002年〜2004年
慶應義塾大学大学院経営管理研究科(MBA)
- 2005年
山手皮膚科クリニックを開設


