更新日:2022.4.17/公開日:2017.2.24
このコンテンツは山手皮フ科クリニック 院長 豊福一朋が100%オリジナルで書いています。
2023年7月29日をもちまして一般保険診療を終了させていただきました。この記事はご参考までお読みください。
アトピー性皮膚炎
アトピー性皮膚炎の症状
アトピー性皮膚炎の原因
アトピ性皮膚炎の治療
アトピー性皮膚炎の症状
アトピー性皮膚炎とは
アトピー性皮膚炎の病態を単純に言うと、「皮膚の乾燥やバリア機能の障害がある」ということで、いろいろな刺激による炎症を生じて皮膚のかゆみが増強された「掻痒(そうよう)性皮膚疾患」となります。
強いかゆみによって皮膚を掻き壊したり、治療が十分でなかったりすると、掻破→炎症→皮膚のバリア機能障害→さらに強いかゆみといった悪循環が起こりどんどん重症化して治療が効かなくなってきます。
アトピー性皮膚炎の症状は強いかゆみとともに、赤くなりじくじくする・ぶつぶつができる・乾燥する・引っ掻いて皮膚が厚くなるといった症状が左右対称にあらわれることが特徴です。
年齢によって症状が現れやすい部位や特徴が異なります。
→乳児(2歳以下)
頭部、額、頬部に赤くじくじくする湿疹として始まり、ひじの内側(肘窩)、ひざの裏(膝窩)、手くび、足くびなどにも出現する。
→2~12歳
皮膚全体が乾燥して、ひじの内側(肘窩)、ひざの裏(膝窩)、目・耳の周囲、頸部に赤くじくじくする湿疹が出現したり皮膚が厚くなる。
→13歳~成人
顔面、頸部、頬部を中心に湿疹があり、特に顔の赤みが目立つ、重症では全身に湿疹が存在する、といった症状が特徴です。
※詳細については、日本皮膚科学会(アトピー性皮膚炎診療ガイドライン2016年版)をご覧ください。
アトピー性皮膚炎の原因
アトピー性皮膚炎の本質的な原因はまだわかっていません。
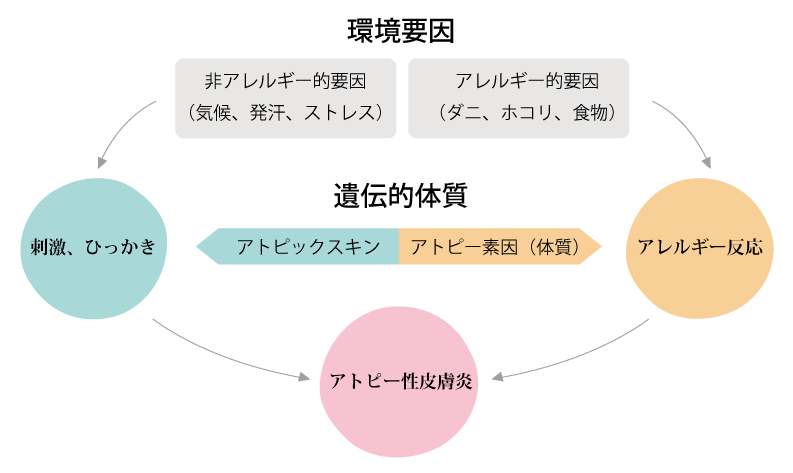
さまざまな研究から種々の要因が複雑に絡み合った多因子疾患とされています。
なんらかの体質的な皮膚の弱さ(アトピックスキン、かゆみの感受性の増加)に、環境(ダニ、ホコリなど)、食物抗原に対する免疫反応(アレルギー反応)が加わって発症し、気候・体調・ストレスによって症状の軽快増悪がおこると考えられています。
♦アトピックスキン
遺伝的体質としてはアトピックスキンという遺伝的な皮膚の弱さがあります。
角質のなかにある角質細胞間脂質(セラミド)が減少すると皮膚が乾燥してバリア機能が低下します。
その他、フィラグリンという皮膚の天然保湿因子をつくる遺伝子に異常があるともいわれています。
アトピックスキンがあると、気温や湿度の変化に敏感になり、摩擦や汗などによる刺激、ダニ、ホコリにより刺激が起きやすくなります。
♦アトピー素因(体質)
海外で双生児(双子)の間でどのくらいアレルギー疾患を共有しているかを調べた結果、アトピー性皮膚炎では一卵性双生児15%、二卵性双生児で4.5%であったそうです。
一卵性双生児でのアトピー性皮膚炎の一致率が二卵性双生児で一致率を上回っていることから、アトピー性皮膚炎の背景には遺伝があるといえます。
しかし、この数値は思っていたほど高くなく、アトピー性皮膚炎の発症には遺伝的背景のみならず、環境要因の影響をうけていると考えられるわけです。
親子間の遺伝背景ですが、子供が喘息・鼻炎・アトピー性皮膚炎いずれかが起こる確率は、両親ともにアレルギー疾患がある場合には33-40%、片親のみにある場合には24-29%、両親ともにない場合には14-25%であったという報告があります。
♦環境要因
気候(気温、湿度)・発汗・ストレスは肌の状況を変化させます。
冬の外気、暖房の効いた室内は低湿度になり肌を乾燥させます。
肌は乾燥するとバリア機能が低下し、それだけでもかゆみを生じます。
発汗は皮脂とともに皮膚を湿らせる効果がありますが、アトピー性皮膚炎の悪化要因となります。
アトピー性皮膚炎の多くの方には汗に含まれる物質に対するアレルギーがあることが知られています。
汗に含まれる尿素や乳酸が皮膚表面のpHを上昇させ細菌・真菌(かび)を増殖させて、アトピー性皮膚炎を悪化させます。
皮膚の汚れ・垢は皮膚の表皮角化細胞の分化を障害して皮膚のバリア機能を低下させます。
シャワーを頻回に浴びることで皮膚炎がよくなるのはこのためです。
ストレスはホルモンバランスを変化させ肌の免疫機能を低下させます。
寝不足・疲れでの肌荒れも免疫機能・バリア機能を低下させます。
室内のダニ・ホコリ・屋外の花粉は通常の人にとってはとくに問題になりませんが、アトピー素因があるとアレルギー反応を引き起こして、喘息・鼻炎・アトピー性皮膚炎を引き起こします。
このような環境要因は通常の人には皮膚炎をおこすまでにはいたらないのですが、アトピックスキンやアトピー素因があると、かゆみにより掻破、アレルギー反応を引き起こし、アトピー性皮膚炎を悪化させていくのです。
アトピー性皮膚炎のかゆみがなぜ頑固か??
抗ヒスタミン内服剤・抗アレルギー内服剤は皮膚炎のかゆみを軽減させるのに使われますが、アトピー性皮膚炎ではかゆみが頑固でなかなか効果がありません。
アトピー性皮膚炎では”かゆみの難治化”がおこってしまいます。
これはなぜでしょうか。
それは、かゆみを感じる知覚神経の神経線維が皮膚の表皮と真皮で増えるためです。
アトピー性皮膚炎がない健常者では、神経線維は表皮-真皮境界部のみに存在します。
ところが、アトピー性皮膚炎の方では、神経線維が伸びて表皮上層まで侵入して数が増えています。
これに外的な刺激が加わると神経は簡単に反応してしまい、強いかゆみを感じるのです。
この状況がつづく限り、かゆみ→掻破→神経線維の増生→かゆみの増強→さらなる掻破、と悪循環が続いていきます。
ステロイド外用剤を正しく使った治療・紫外線治療により、この増生した神経線維を減らして、さらに表皮へ侵入を抑制させて、抗ヒスタミン内服剤・抗アレルギー内服剤が効くかゆみへと戻っていくのです。
健常者の皮膚
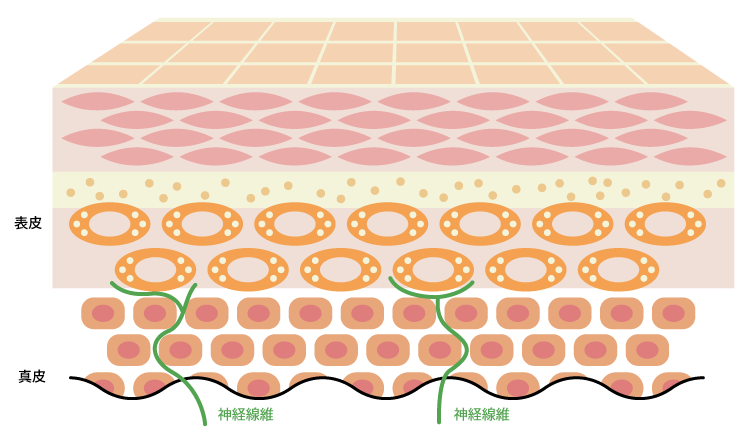
神経線維は表皮-真皮境界部のみに存在
アトピー性皮膚炎の皮膚
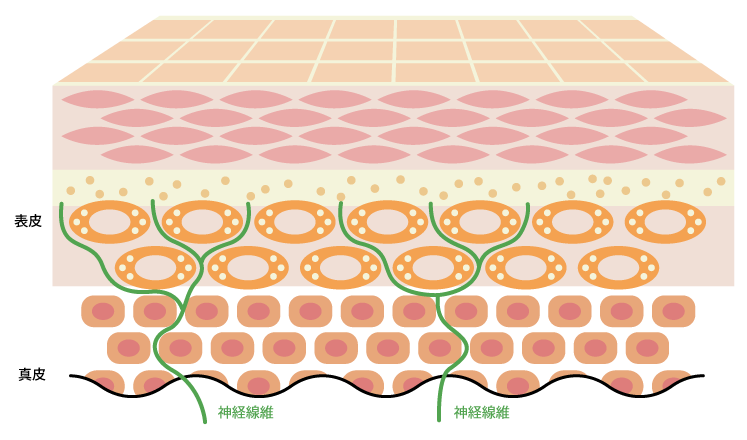
神経線維が伸びて表皮上層まで侵入して数が増えています。
「アンテナを張り巡らせた」ような状態になることで神経が敏感になって激しいかゆみを引き起こしています。
アトピー性皮膚炎の治療
世界標準のアトピー性皮膚炎の治療は、1)外用剤、2)内服薬、3)スキンケアです。この3つの組み合わせにより治療をおこない、かゆみと皮膚症状がでないような状態にすることが目標です。
重症の患者さんでは免疫抑制剤の内服や紫外線療法が必要になることもあります。
外用剤
ステロイド治療について -ステロイド忌避の問題-
1980年代後半はマスコミの不適切な報道の影響もあり、成人のアトピー性皮膚炎ではステロイド外用薬を絶対に塗りたくないという「ステロイド忌避」の問題がもちあがりました。
このころ日本中の皮膚科でも「脱ステロイド療法」といってステロイドを一切使用しない治療を行ってきたことがありました。
私も20年ほど前の病院勤務時代に、入院の上で脱ステロイド治療をおこなった経験があります。
よくなった人は1人もいませんでしたので、だんだん疑念をもったものでした。
現在ではこれまでの治療データをもとに、「脱ステロイド療法」は効果がないと結論つけられています。
また、赤ちゃんや幼児期のアトピー性皮膚炎を無治療で放置することで、バリア機能が破壊された皮膚から家中のアレルゲンが皮膚に侵入して、感作(ある物質に対して過敏な状態になること)がおこり、アレルギーを起こすことがわかってきました。
乳児期・幼児期に無治療やステロイド外用剤を使用しない治療(民間療法含む)をおこない、炎症で荒れた皮膚を放置することで、アレルギーの連鎖が起こって、重症の成人型に移行することが懸念されています。
小児の場合には3~4歳をピークに自然にすっと治ってしまう患者さんは7割以上を占めます。
のこり3割が学童期・成人のアトピー性皮膚炎へ移行するわけです。
乳児・小児時にはだれが自然治癒するかわからないわけですから、このころからステロイド外用剤を的確に使用することで、荒れた皮膚を放せずに成人型に移行することを防ぐことが大事と考えています。
これらのことを踏まえて、アトピー性皮膚炎にはステロイド外用剤は赤ちゃんのころより必要というのは常識になっています。
したがって、現在ではステロイド外用剤による治療を基軸とした治療を行います。
※成人でも100人に1人程度は脱ステロイド療法で症状がよくなる患者さんがいます。
一般的なステロイド外用剤の種類
| 炎症を抑える強さ | 薬剤名 |
|---|---|
| I群(最強) | デルモベート、ジフラール、ダイアコート |
| II群(より強い) | フルメタ、マイザー、アンテベート、トプシム、リンデロンDP、ビスダーム、ネリゾナ、テクスメテン |
| III群(強い) | エクラー、メサデルム、ボアラ、ザルックス、アドコルチン、リンデロン Vベトネベート、プロパデルム、フルコート |
| Ⅳ群(やや弱い) | リドメックス、レダコート、ケナコルトA、ロコルデン、アルメタ、金田ベート、ロコイド、デカダーム |
| Ⅴ群(弱い) | プレドニゾロン |
ステロイド外用剤は上図のように分類されますが、この表には、かなり古いステロイドで効果の割には副作用が強いものも含まれており、当クリニックでは以下のような分類で患者さんに説明しています。
山手皮膚科で利用しているステロイド外用剤
| 炎症を抑える強さ | 薬剤名 |
|---|---|
| 最強 | デルモベート、ジフラール |
| より強い | アンテベート、フルメタ、マイザー、トプシム、ネリゾナ |
| 強い | メサデルム、ボアラ、リンデロン V、プロパデルム |
| 中程度 | リドメックス |
| 弱い | プレドニゾロン |
ステロイド外用剤の塗り方の工夫
アトピー性皮膚炎の治療にはステロイド外用剤が必須で、症状に応じた適切な強さと適切な量を皮膚に塗布せねばなりません。
ステロイド外用剤を連日塗って悪い時期を脱したら保湿剤を中心としたスキンケアでよい状態を保つことが必要です。
これには以下にお示しする「ワン,ツー,スリーステップを用いた治療」、「フィンガー チップ ユニット(FTU)」、「リアクティブ(reactive)療法」、「プロアクティブ(proactive)療法」という4つの治療法のキーワードを知っておいてください。
A)ステロイド外用剤のワン,ツー,スリーステップを用いた治療

寛解導入期(成人)(ワンステップ)

山手皮フ科クリニックでは最初デルモベート(最強)、アンテベート(より強い)を外用して皮膚の炎症をはやめに沈静化します。
顔面にはリドメックス(中程度)を使いますよくなってきたら、デルモベート(最強)はアンテベート(より強い)へ、アンテベート(より強い)はメサデルム(強い)やリドメックス(中程度)に、顔面はリドメックス(中程度)からロコイド(弱い)に変更します。
この時期は十分な外用剤が必要で、全身に重い症状が出ている場合、ステロイドは1日20g、1週間で140g(10gチューブなら14本)が必要です。
維持期(ツーステップ)

皮膚炎がゼロになったら、再び悪化(再燃)しないことを確認しながら1日1回へと外用する回数を減らします。
ステロイドの吸入がよく、副作用のでやすい顔面では局所免疫抑制剤の外用剤であるプロトピック軟膏に変更できれば理想的です。
漸減期(スリーステップ)

症状の再燃(再び悪化すること)のないことを確認しながら、隔日、2日に1回、週2回と外用回数をゆっくりと減らしていきます。
プロアクティブ療法(後述)とも呼ばれています。
皮膚炎がゼロになっても、まったくなにもしないとかならず再燃しますから、この再燃をふせぐ最小限の予防治療をおこなうものです。
ワン、ツーの期間は皮膚炎の重症度によって違いますが、軽症の場合はそれぞれ1週間、2週間、重症の場合はそれぞれ1カ月、2カ月程度の期間が目安ですが、よくなるまで十分に続けるのがコツです。
あせって、はやくスリーにいかないことです。ステロイドを外用しない日には保湿剤で保護します。
ステロイド外用剤の使用方法
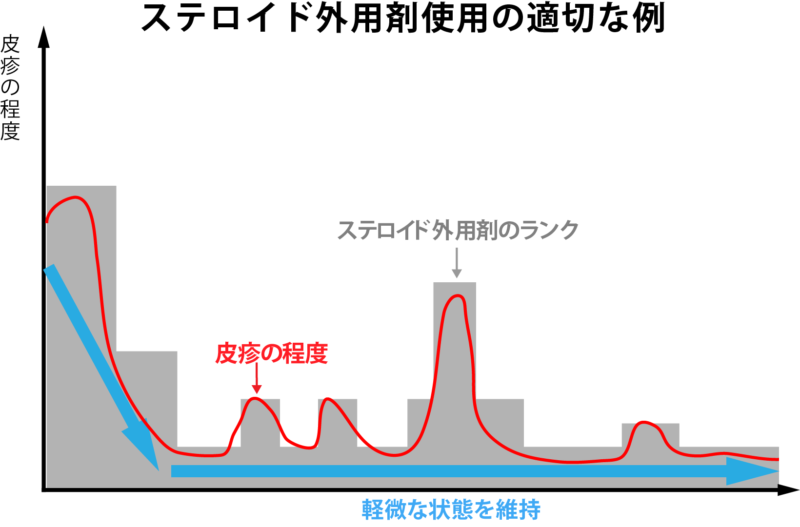
ステロイドの外用をする際に注意すべきことは最初の皮膚の炎症を抑えるの十分な強いランクのステロイド外用剤を使うことです。 クリニックにいらっしゃる患者さんでよくみられる不適切な使用は以下のような場合です。
- 皮疹の程度と比べてステロイド外用剤のランクが低い(弱い)
- 十分な皮疹の炎症が抑えられる前にステロイド外用剤のランクを落としたり(弱くしたり)、外用を中止する
- かなり悪化するまでステロイド外用剤のランクをあげない(強くしない)
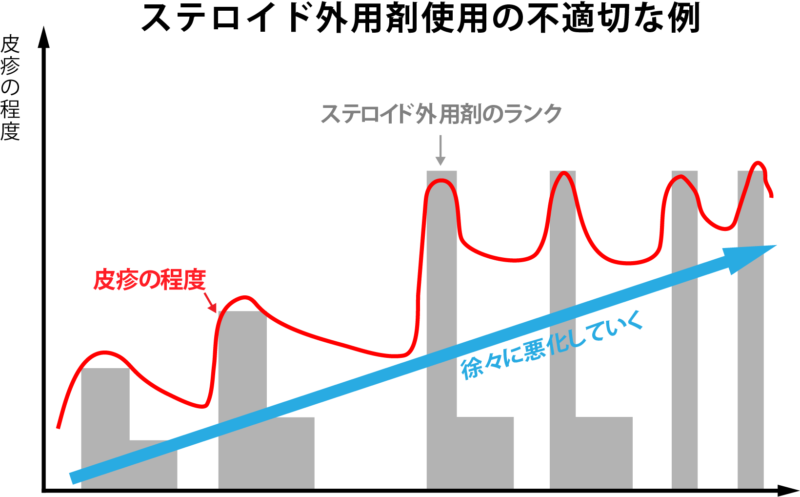
上のような不適切な外用方法で治療されている場合、皮疹の悪化を招くだけでなく、「ステロイド外用剤自体がアトピー性皮膚炎の悪化の原因だ」といった、ステロイド外用剤に対する誤解にもつながります。 適切な対応としては次のようなことが大事だと思います。
- 常に皮疹の炎症の程度にみあう強さのステロイド外用剤を塗布する
- 十分に皮疹の炎症が抑えられてから、ステロイド外用剤のランクを落とす(弱くする)
- 症状が悪化した場合は早めにステロイド外用剤のランクを上げる(強くする)
B)フィンガー チップ ユニット(finger tip unit;FTU)
 ステロイド外用薬は、1日2回、毎日塗るのが原則です。
ステロイド外用薬は、1日2回、毎日塗るのが原則です。
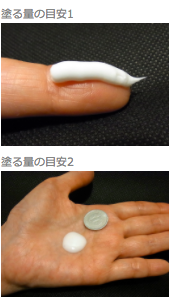
塗る量の目安としてよく使用されるのが、フィンガー チップ ユニット(finger tip unit;FTU)です。
フィンガー チップ ユニットは、人差し指の先端から第1関節部までチューブから押し出した量で、1FTUは約0.5gです。
ローションの場合には、1円玉の大きさが1FTUになります。
1FTUは成人の手のひら2枚分の面積に塗る量に相当します。強くこすらず、伸ばすように広げていきましょう。
皮膚の細かいシワ(皮溝)に外用剤がつくようであれば十分です。
強くこすると皮膚のバリアが一層破壊され、外用剤がしみたり、皮膚炎がいっそう悪化することがあります。
適切な外用量
年齢と全身外用量の関係
| 年齢 | 全身塗布する場合の1回使用量の目安めやす |
| 3~6か月 | 約4g(8FTU) |
| 1~2歳 | 約7g(14FTU) |
| 3~5歳 | 約9g(18FTU) |
| 6~10歳 | 約12g(24FTU) |
| 成人 | 約20g(40FTU) |
からだの部位と外用量の関係
| 部位 | 1日使用量 | 1週間の使用量(1日1回塗布の場合) |
| 顔・頸部 | 約1g(2FTU) | 約7g |
| 胸・腹・背中 | 約7g(14FTU) | 約49g |
| 両腕 | 約3g(6FTU) | 約21g |
| 両手 | 約1g(2FTU) | 約7g |
| 両脚 | 約6g(12FTU) | 約42g |
| 両足 | 約2g(4FTU) | 約14g |
| 全身塗布合計 | 約20g(40FTU) | 約140g |
C)リアクティブ(reactive)療法
皮疹が再発した場合のみにステロイド外用剤を使います。
リアクティブ療法はこれまでの治療の主流であり、軽症の人はこれで良いと思われますが、重症だとステロイド外用をやめてから皮疹が再発するまでの期間が短く、医療不信を招き先にのべたステロイド忌避に陥ることがあり、プロアクティブ療法がすすめられます。
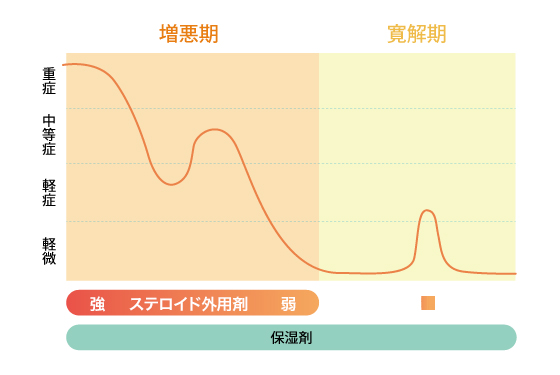
リアクティブ(reactive)療法イメージ図
D)プロアクティブ(proactive)療法
現在、アトピー性皮膚炎の治療はリアクティブ療法からプロアクティブ療法へと変わってきています。
増悪期にはステロイドを連日塗布し、皮疹が消失(寛解状態といいます)してもステロイド外用剤を全部中止しない方法です。
増悪期は1日2回の外用をおこなっていましたが、皮疹がよくなった後は外用回数を1日1回、さらには2日に1回、最終的には1週間に2回に減らし、皮疹の再発を防ぐ方法です。
保湿剤は続行します。
重症の方にも適していますが、現在は軽症、中等症でもプロアクティブ療法の方がリアクティブ療法より長期的なコントロールは良いとされています。
ステロイド外用剤の代わりにタクロリムス外用薬(プロトピック軟膏)でも良いとされています。
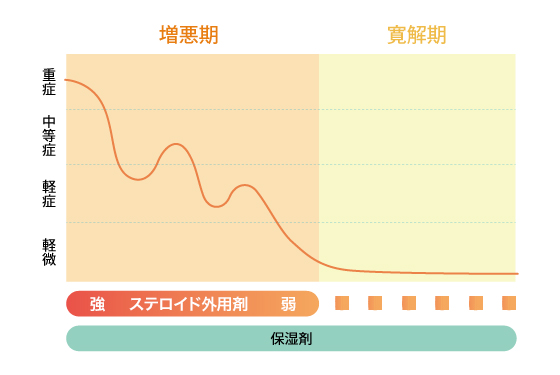
プロアクティブ(proactive)療法イメージ図
※TARC(thymus and activation regulated chemokine)
TRAC値はアトピー性皮膚炎で特異的に上昇し、短期的な重症度を敏感に反映することから、アトピー性皮膚炎の重症度を数値で表すことができます。
TRAC値の特徴
1.アトピー性皮膚炎の重症度と相関する。
2.かゆみと伴う皮膚の炎症を示す。
3.治療中のTRAC値の経時的な変化を観察することで、病状、治療効果の客観的は指標となる。
4.治療の短期的な目標を決めることができる。
なお、長期的な重症度を反映するのはIgEといわれています。
外用免疫抑制剤; タクロリムス外用薬(プロトピック軟膏)
タクロリムス外用薬(プロトピック軟膏)はアトピー性皮膚炎の外用量のではステロイド外用剤を並んで重要な外用剤です。
タクロリムス外用薬には、ステロイド外用薬の長期にわたる連続使用で起こるといわれている皮膚萎縮や毛細血管拡張がありません。
顔面や頸部など軟膏が吸収されやすい部位でよく使われますが、からだにも使えます。
分子量が大きいので、健常な皮膚からはほとんど吸収されず、効いてほしい炎症がある皮膚に選択的に作用します。
使用開始初期には、刺激感やほてりが出現することがあり、日光に当たるとさらに症状が増すことがあります。
このような症状があるときには、最初は狭い範囲から外用をはじめて、刺激がなくなったら徐々に塗る範囲を広げていくとよいです。
日光で刺激が増すときは夜に外用して、朝は使用しないか、弱いステロイド外用剤をつかいます。
16歳以上の成人では0.1%軟膏、2~15歳の小児は0.03%を使用します。
0.1%軟膏ではⅢ群(強い)のステロイド外用薬(プロパデルムなど)、0.03%軟膏ではⅢ(やや弱い)~Ⅳ群(強い)のステロイド外用薬(リドメックス、ロコイドなど)と同じ程度です。
内服剤
▼抗アレルギー剤
アトピー性皮膚炎は激しいかゆみを伴います。
皮膚をかき破って皮膚の表面が傷つくと、皮膚のバリア機能が低下し、ますます皮疹が悪化してかゆみが強くなります。
これはかゆみの悪循環と呼ばれ、アトピー性皮膚炎を悪化させる大きな要因です。
かゆみを抑えるために抗アレルギー薬を内服します。
▼睡眠導入剤
かゆみで睡眠が妨げられるときは、マイスリーなどの睡眠導入剤を処方することもあります。
▼免疫抑制剤(シクロスポリン、ネオーラル)
ステロイド外用剤と抗アレルギー剤内服という従来の治療法で症状をコントロールできない、重症の患者さんや難治な患者さんには免疫抑制剤内服薬を短期間使用することがあります。
※16歳以上の患者さんに使われます。
免疫抑制剤内服薬は、強い炎症を伴う皮疹や広範囲に及ぶ皮疹をすみやかに改善し、またかゆみを抑えることがわかっています。
免疫抑制剤内服薬は前述した真皮・表皮で増生した神経線維を減らして、表皮へ侵入を抑制してかゆみを抑え、アトピー性皮膚炎の悪循環からの離脱を助けます。
▼漢方薬
症状に応じて処方します。以下に一例を示します。
| アトピーの症状 | 処方する漢方薬 |
|---|---|
| 紅斑、熱感、強いかゆみ 紅斑、熱感、強いかゆみ、口渇がある |
黄連解毒湯 白虎加人参湯 |
| 特に頭部に強い湿疹がある | 治頭瘡一方 |
| 強いかゆみがあり、いらいらして掻きむしる | 抑肝散 抑肝散加陳皮半夏 |
| 化膿したぶつぶつになっている | 十味敗毒湯 |
| 夏に悪化してじくじくする | 消風散 |
| 冬に悪化して、乾燥が強い | 温清飲 当帰飲子 四物湯 |
| 皮膚が厚くなっていて、どす黒い皮膚になっている | 桂枝茯苓丸 桃核承気 |
| 下痢をしやすい、虚弱体質 | 補中益気湯 十全大補湯 |
※青字の漢方薬は当院でよく処方しています。
※漢方薬は1日2-3回、できだけ空腹時にマグカップ半分程度のお湯に溶かして飲んでください。
粉のままで内服すると効果が落ちます。粉のままの効果も飲まないよりはましです。
生物学的製剤
アトピー性皮膚炎の発症のメカニズムには、インターロイキン(IL)などのサイトカインが重要な役割を果たしていることが知られています。
このサイトカインの作用を抑えてアトピー性皮膚炎をよくしようというのが生物学的製剤です。
生物学的製剤はこれまで、リウマチなどの自己免疫疾患や乾癬などの難治の皮膚疾患、クローン病などの消化器疾患で効果があるとわかり、現在国内では保険適応薬として使われています。
皮膚科領域では、乾癬、アトピー性皮膚炎、そして強皮症などでも臨床治験がおこなわれています。
2018年に生物学的製剤ではじめてデュピルマブがアトピー性皮膚炎の治療薬として厚生労働省に承認されました。
ヒト型抗インターロイキン(IL)-4/13受容体モノクローナル抗体であるデュピルマブは、インターロイキンを介したシグナル伝達を抑制することで、アトピー性皮膚炎の症状を抑えることができます。
デュピルマブは皮下注射をおこないアトピー性皮膚炎の皮膚炎を根本から抑えることができる現在唯一の生物学的製剤の治療薬です。
いまはデュピルマブだけですが、アトピー性皮膚炎治療の生物学的製剤は現在様々な薬剤が開発中です。
アトピー性皮膚炎治療ではステロイド外用剤での治療は確実な効果があります。
しかし、中程度から重症の方では、これ以上はよくならないという効果の限界がありました。また、長期の使用により皮膚が薄くなるなどの副作用がありました。
生物学的製剤は重症の方にもよい効果が証明されており、これから、さまざまな生物学的製剤がアトピー性皮膚炎の治療でも用いられる時代がやってきています。
| 外用剤 | ||
| クリサボロール | PDE4阻害剤 | 米国では承認(EUCRASA) |
| ジフェラミスト | PDE4阻害剤 | 日本国内使用可能(モイゼルト軟膏) |
| デルゴシチニブ | JAK阻害剤 | 日本国内使用可能(コレクチム軟膏) |
| 注射剤 | ||
| タクロキヌマブ | IL-13抗体 | 日本国内治験中 |
| ネモリズマブ | IL-31抗体 | 日本国内治験中 |
| デュピルマブ | IL-4,IL-13抗体 | 日本国内使用可能(デュピクセント) |
| 経口剤 | ||
| ウパダシチニブ | JAK1阻害剤 | 日本国内治験中 |
| バリシチニブ | JAK1/2阻害剤 | 日本国内治験中 |
コレクチム軟膏(JAK阻害剤デルコシチニブ軟膏)
日本で最初に認可された生物学的製剤の軟膏です。
アトピー性皮膚炎では複雑な免疫反応と炎症反応が起きています。
コレクチム軟膏はステロイド外用剤と違い、皮膚を薄くする、血管を拡張させるといった、いわゆる「ステロイド外用剤の副作用」がありません。
日本人アトピー性皮膚炎を対象とした国内臨床試験において、皮疹に対する改善作用、長期的な症状改善作用と安全性が確認されました。
当院も治験に参加しています。

コレクチム軟膏(JAK阻害剤デルコシチニブ軟膏)
モイゼルト軟膏(ジファミラスト軟膏)
モイゼルト軟膏はアトピー性皮膚炎でおこっている複雑な免疫反応と炎症反応を抑える外用剤です。PDE4(ホスホジエステラーゼ4)阻害剤といいます。
モイゼルト軟膏にもコレクチム軟膏と同様にステロイド外用剤も副作用である皮膚を薄くする、血管を拡張させるといった作用がありません。
日本人アトピー性皮膚炎を対象とした国内臨床試験において、皮疹に対する改善作用、長期的な症状改善作用と安全性が確認されました。
モイゼルト軟膏(ジファミラスト軟膏)1%

モイゼルト軟膏(ジファミラスト軟膏)0.3%
山手皮フ科クリニックでは、アトピー性皮膚炎での生物学的製剤の臨床治験をおこなっています。
2022年秋から注射剤の治験が始まります。ご興味のあるかたは、https://www.yamate-clinic.com/atopi.htmlをご覧ください。
保湿剤
アトピー性皮膚炎の患者さんは皮膚のバリア機能が弱くなっているため、保湿剤によって機能の低下を防ぐ必要があります。
赤みがある乾燥して皮膚を保湿剤だけで治療される患者さんがいらっしゃいますが、皮膚炎がある状態では皮膚のバリア機能が不十分で保湿剤が皮膚を刺激して、かえって悪化することがあります。
ステロイド外用薬やプロトピック軟膏で皮膚炎を治療したのち、赤みがない皮膚に保湿剤を外用してください。
| 製剤 | 商品名 | 効果 | 長所 | 短所 |
| ヘパリン類似物質含有クリーム | ヒルドイドクリーム、ビーソフテンクリーム | 水と結合し、高い保湿効果を発揮する | さっぱりとして伸びがよい | 軟膏より保湿効果が弱い |
| ヘパリン類似物質含有ローション | ヒルドイドローション、ビーソフテンローション | 水と結合し、高い保湿効果を発揮する | さっぱりとしてクリーム製剤より伸びがよい | 軟膏、クリームより保湿効果が弱い |
| 尿素軟膏/クリーム | アセチロール、ウレパール、ケラチナミン、パスタロン | 天然の保湿因子 | 伸びが良く、固い皮膚にも浸透しやすい | 皮膚に傷や荒れがあるとヒリヒリして使えない |
| 軟膏 | ワセリン、プロペト、アズノール、亜鉛華軟膏 | 皮膚の表面に油膜を作り水分の蒸発を抑える | 保湿効果が高く、刺激が少ない 安価 |
ベタベタ感が強い |
山手皮フ科クリニックでは、尿素軟膏は皮膚に刺激がでるので、あまり使いません。
主にワセリン、ヒルドイド、ビーソフテンなどのヘパリン類似物質含有クリーム/ローションを使います。
紫外線治療/ナローバンド UVB
 アトピー性皮膚炎の患者さんには夏に海水浴に行くと一時的によくなる方がいらっしゃいます。
アトピー性皮膚炎の患者さんには夏に海水浴に行くと一時的によくなる方がいらっしゃいます。
これは海水につかったからよくなったのではなく、日光にあたることにより太陽光に含まれる紫外線をあびることでアトピー性皮膚炎がよくなったのです。
紫外線(UV)の照射はアトピー性皮膚炎に効果があり、長い間使われてきました。
通常の治療に反応しないような難治の方にもきわめて有効です。
アトピー性皮膚炎のかゆみに抗アレルギー剤の内服が効かないのは、皮膚の知覚神経の神経線維が表皮・真皮で増生し、表皮の上部まで侵入して「アンテナを張り巡らせた」ような状態になっていると述べましたが、紫外線治療はこの状態を正常な状態に戻すことがわかっています。
紫外線治療には問題もあります。
紫外線の中でもアトピー性皮膚炎に効果がある中波長紫外線(UVB,波長域290~315nm)は日焼けの原因になり、皮膚の老化を早めます。
頻回、長期間の治療はわずかながら皮膚の発がんの危険性を高めます。
この危険性をなくしたのがナローバンドUVB治療器です。
この装置は中波長紫外線(UVB)の中の皮膚の悪影響を及ぼす有害な波長を取り除いた、非常に幅の狭い波長(311±2nm)の紫外線のみを照射することができます。
ナローバンドUVBを治療に使うことによって、日焼けを最小限に抑えて、発がん性のない高いアトピー性皮膚炎の治療効果を発揮することができます。
山手皮フ科クリニックでは米国Daavlin社製の三面鏡型(高さ190cm)を使用しています。
立位のまま半身ずつの治療ができます。
週1~2回の照射が必要ですが、やむを得ない場合は2週に1回の照射で治療をおこないます。照射時間は通常2~5分、長くて数分です。
▼治療対象外の方:
光線過敏症のある方
皮膚悪性腫瘍の合併・既往のある方
免疫抑制剤内服または外用中の方
ナローバンドUVB、エキシマライト(エキシマレーザー)
| 項目 | 点数 | 自己負担額(30%) |
|---|---|---|
| ナローバンドUVB/エキシマライト | 340点 | ¥1,020 |
※「皮膚科光線治療」の中波紫外線療法(308ナノメートル以上313ナノメートル以下に限定したもの)に相当します。
※保険適用は1か月に8回までとなります。






